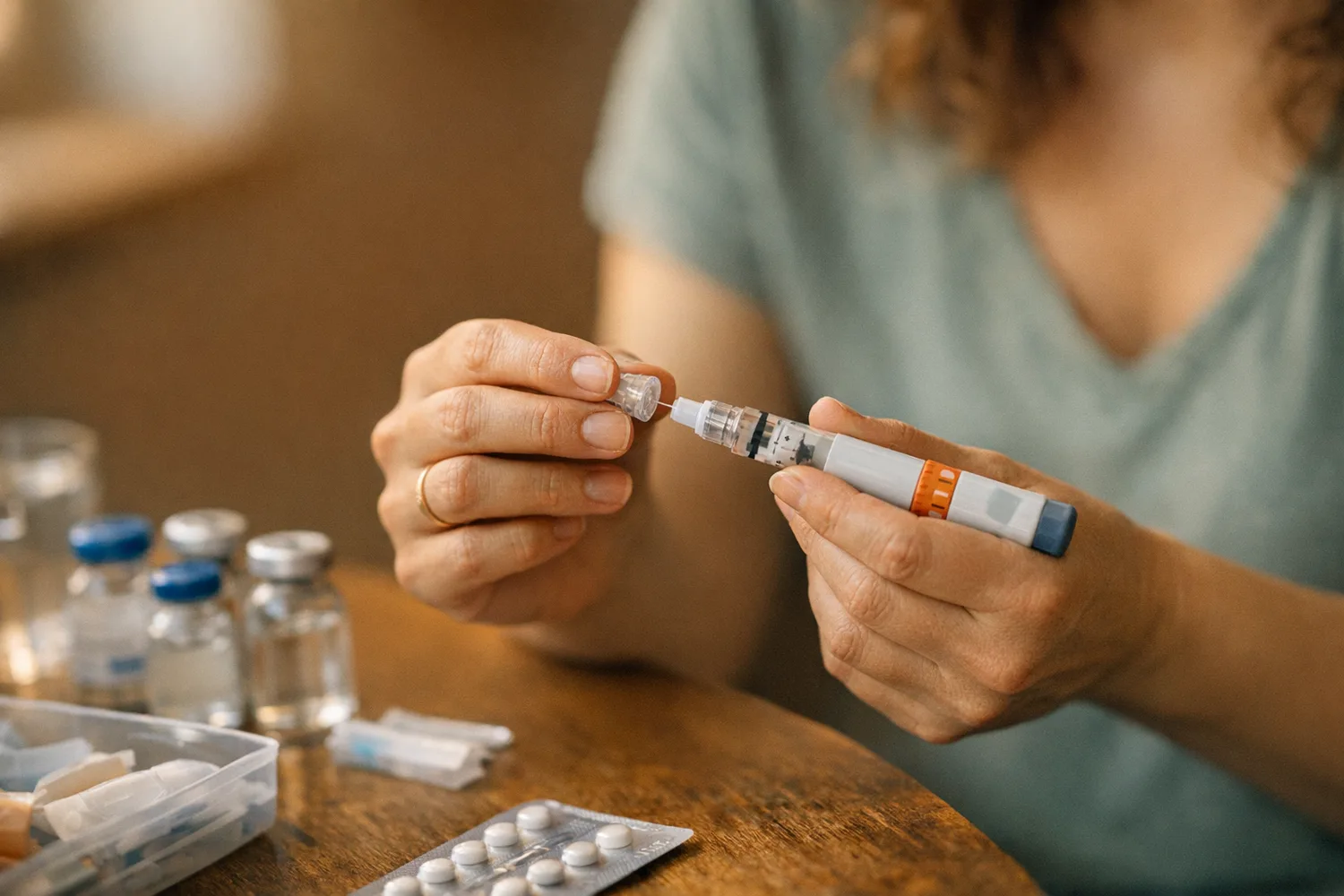
Ein IVF-Zyklus fühlt sich wie eine Achterbahnfahrt an. Monatelange Planung, wochenlange Hormonspritzen, ein entscheidender Tag im OP, und dann das bange Warten auf das Ergebnis.
Ich habe schon hunderte Paare durch diesen Prozess begleitet. Die meisten kommen mit unrealistischen Vorstellungen in meine Praxis. "Das ist doch nur ein kleiner Eingriff, oder?" Weit gefehlt. Eine IVF ist ein komplexer, mehrstufiger Prozess, der körperlich und emotional fordert.
Aber keine Sorge: Wenn du weißt, was auf dich zukommt, verliert das Ganze viel von seinem Schrecken. In meiner Erfahrung sind informierte Patientinnen entspannter. Und entspannte Patientinnen haben bessere Erfolgschancen.
IVF im Überblick: Timeline von Erstgespräch bis Ergebnis
Eine IVF braucht Zeit. Viel mehr Zeit, als die meisten denken. Von deinem ersten Termin bis zum Schwangerschaftstest vergehen mindestens 2-3 Monate. Oft auch länger.
Die Behandlung selbst dauert etwa 6-8 Wochen. Aber vorher stehen umfangreiche Untersuchungen an. Danach möglicherweise weitere Versuche.
Die Gesamtdauer eines IVF-Zyklus
Ein kompletter IVF-Zyklus gliedert sich in diese Phasen:
- Voruntersuchungen: 2-4 Wochen
- Stimulation: 10-14 Tage
- Eizellentnahme: 1 Tag
- Laborphase: 3-5 Tage
- Embryotransfer: 1 Tag
- Wartephase: 14 Tage
Das klingt überschaubar. Ist es aber nicht. Zwischen den einzelnen Phasen liegen oft Wartepausen. Mal fehlen Laborwerte. Mal passt der Zyklus nicht. Mal ist die Praxis ausgebucht.
Wann startest du mit der Stimulation?
Der Start hängt von deinem natürlichen Zyklus ab. Die Stimulation beginnt am 2. oder 3. Tag deiner Menstruation. Vorher bekommst du oft die Pille oder Hormone, um den Zyklus zu "synchronisieren".
Manche Kliniken arbeiten mit langen Protokollen. Da startest du schon im Vormonat mit der Downregulation. Andere bevorzugen kurze Protokolle, die direkt mit der Stimulation beginnen.
Monitoring und Termine
Während der Stimulation bist du alle 2-3 Tage in der Praxis. Ultraschall, Blutabnahme, Dosisanpassung. Das bedeutet: flexible Arbeitszeiten oder Urlaubstage einplanen.
Nach dem Transfer wird es ruhiger. Bis zum Schwangerschaftstest hast du meist nur einen Kontrolltermin.
Vorbereitung und Voruntersuchungen
Bevor es losgeht, wird alles gecheckt. Wirklich alles. Manche Paare sind überrascht, wie umfangreich die Diagnostik ist. Aber jede Untersuchung hat ihren Grund.
Untersuchungen bei der Frau
Deine Eierstöcke stehen im Fokus. Wie viele Eizellen sind noch da? Wie reagieren sie auf Hormone? Funktioniert deine Gebärmutter?
Die wichtigsten Tests:
- AMH-Wert: Zeigt deine Eierstockreserve
- Hormonprofil: FSH, LH, Estradiol am 3. Zyklustag
- Schilddrüsenwerte: TSH, fT3, fT4
- Gebärmutterspiegelung: Ausschluss von Myomen oder Polypen
- Eileitercheck: Meist per Ultraschall oder HSG
Der AMH-Wert ist besonders wichtig. Er bestimmt, wie deine Eierstöcke auf die Stimulation ansprechen werden. Niedrige Werte bedeuten oft weniger Eizellen, aber nicht automatisch schlechtere Chancen.
Untersuchungen beim Mann
Das Spermiogramm ist Standard. Aber oft braucht es mehr. Besonders wenn die Werte grenzwertig sind.
Zusätzliche Tests können sein:
- DNA-Fragmentierung: Zeigt die Spermienqualität
- Hormonwerte: Testosteron, FSH, LH
- Urologische Untersuchung: Bei sehr schlechten Werten
Manchmal stellt sich erst hier heraus, dass ICSI statt IVF die bessere Option ist. Das passiert häufiger als gedacht.
Lifestyle-Vorbereitung
Drei Monate vor der IVF solltest du deinen Lebensstil optimieren. Warum drei Monate? So lange dauert die Eizellreifung.
Was hilft wirklich:
- Folsäure: 400-800 μg täglich
- Vitamin D: Bei Mangel supplementieren
- Normalgewicht: BMI zwischen 18,5-24,9
- Rauchstopp: Beide Partner
- Alkohol reduzieren: Unter 2 Einheiten pro Woche
Viele meiner Patientinnen übertreiben es mit Nahrungsergänzungsmitteln. Eine gesunde, ausgewogene Ernährung ist wichtiger als teure Vitamincocktails.
Psychologische Vorbereitung
Eine IVF ist emotional belastend. Das unterschätzen fast alle. Die Hormone machen launisch. Die Ungewissheit zermürbt. Die Kosten stressen.
Überlegt euch vorher:
- Wie viele Versuche könnt ihr euch leisten?
- Wen weiht ihr ein, wen nicht?
- Wie geht ihr mit einem Fehlschlag um?
Paarberatung vor der ersten IVF kann Gold wert sein. Viele Kliniken bieten das kostenlos an.

Hormonstimulation Tag für Tag
Die Stimulation ist das Herzstück jeder IVF. Normalerweise reift pro Zyklus eine Eizelle heran. Mit Hormonen bringen wir gleich mehrere zum Wachsen. Je mehr Eizellen, desto höher die Chance auf eine Schwangerschaft.
Das lange Protokoll
Beim langen Protokoll startest du bereits im Vormonat. Mit GnRH-Agonisten legst du deine eigene Hormonproduktion lahm. Das nennt sich Downregulation.
Typischer Ablauf:
- Tag 21 des Vorzyklus: Start mit GnRH-Agonisten (z.B. Synarela Nasenspray)
- Menstruation abwarten
- Tag 2-3: Stimulation mit FSH/LH beginnen
- Täglich: Fortführung beider Medikamente
Das lange Protokoll gibt mehr Kontrolle. Deine Eierstöcke können nicht "durchbrechen" und vorzeitig ovulieren. Dafür ist es aufwendiger und teurer.
Das kurze Protokoll
Hier startest du direkt mit der Stimulation. Ab Tag 6 kommen GnRH-Antagonisten dazu. Sie verhindern den vorzeitigen Eisprung.
Typischer Ablauf:
- Tag 2-3: Start mit FSH (z.B. Gonal-F, Puregon)
- Tag 6: GnRH-Antagonist dazu (z.B. Cetrotide, Orgalutran)
- Täglich: Beide Medikamente bis zur Punktion
Das kurze Protokoll ist schonender und günstiger. Bei niedrigen AMH-Werten oft die erste Wahl.
Die Stimulationsmedikamente
FSH (Follikelstimulierendes Hormon):
- Gonal-F, Puregon, Bemfola
- Regt das Follikelwachstum an
- Dosierung: 75-450 IE täglich
LH (Luteinisierendes Hormon):
- Luveris, Pergoveris
- Unterstützt die Eizellreifung
- Nur bei bestimmten Patientinnengruppen
GnRH-Antagonisten:
- Cetrotide, Orgalutran
- Verhindern vorzeitigen Eisprung
- Ab Follikelgröße von 12-14mm
Auslösespritze:
- hCG (Pregnyl, Choragon) oder GnRH-Agonist
- Löst die finale Eizellreifung aus
- Genau 36 Stunden vor Punktion
Monitoring der Stimulation
Alle 2-3 Tage kommst du zur Kontrolle. Ultraschall zeigt das Follikelwachstum. Blutabnahme misst die Hormonspiegel.
Wonach schauen wir:
- Follikelgröße: Sollte um 2-3mm täglich wachsen
- Follikelanzahl: Ideal sind 8-15 reife Follikel
- Estradiolspiegel: Zeigt die Hormonproduktion
- Gebärmutterschleimhaut: Sollte über 8mm dick werden
Bei zu wenig Follikeln erhöhen wir die Dosis. Bei zu vielen reduzieren wir sie oder pausieren. Das Überstimulationssyndrom (OHSS) ist selten, aber gefährlich.
Nebenwirkungen der Stimulation
Fast alle Frauen spüren die Hormone. Das ist normal und kein Grund zur Sorge.
Häufige Nebenwirkungen:
- Stimmungsschwankungen
- Brustspannen
- Blähungen
- Leichte Übelkeit
- Müdigkeit
- Gewichtszunahme (meist Wassereinlagerungen)
Die Eierstöcke werden größer und empfindlicher. Sport solltest du reduzieren. Auf Geschlechtsverkehr verzichten viele freiwillig.
Eizellentnahme Punktion
Der Tag der Punktion ist aufregend. Für die meisten ist es der erste operative Eingriff ihrer IVF. Keine Sorge: Er ist Routine für uns, auch wenn er für dich neu ist.
Vorbereitung am Punktionstag
36 Stunden vorher: Auslösespritze setzen 12 Stunden vorher: Nichts mehr essen oder trinken Am Morgen: Nüchtern in die Klinik
Den genauen Zeitpunkt der Auslösespritze bekommst du vom Team mitgeteilt. Es kommt auf die Minute an. Zu früh oder zu spät kann die Eizellqualität beeinträchtigen.
Der Eingriff selbst
Die Punktion dauert 10-20 Minuten. Du bekommst eine Sedierung oder Vollnarkose. Die meisten Kliniken bevorzugen heute die Vollnarkose.
Ablauf Schritt für Schritt:
- Lagerung: Wie beim Frauenarzt, nur steriler
- Ultraschallsonde: Wird vaginal eingeführt
- Punktionsnadel: Durch die Scheidenwand zu den Eierstöcken
- Follikelaspiration: Jeder Follikel wird einzeln punktiert
- Spülung: Bei Bedarf werden Follikel gespült
Die Eizellen schwimmen in der Follikelflüssigkeit. Diese wird sofort ins Labor gebracht. Dort sucht der Embryologe unter dem Mikroskop nach den Eizellen.
Anzahl der gewonnenen Eizellen
Nicht aus jedem Follikel kommt eine Eizelle. Als Faustregel gilt: 70-80% der punktierten Follikel enthalten eine Eizelle.
Erwartungen realistisch setzen:
- Bei 10 punktierten Follikeln: 7-8 Eizellen
- Bei 5 punktierten Follikeln: 3-4 Eizellen
- Bei 15 punktierten Follikeln: 12 Eizellen
Nicht alle Eizellen sind reif. Nur reife Eizellen können befruchtet werden. Die Reiferate liegt bei etwa 80-85%.
Nach der Punktion
Du bleibst 1-2 Stunden zur Beobachtung. Die Narkose muss ausgeschlafen werden. Danach kannst du nach Hause.
Was ist normal:
- Leichte Blutungen
- Unterleibsschmerzen wie bei der Menstruation
- Müdigkeit vom Narkosemittel
- Aufgeblähtes Gefühl
Wann zum Arzt:
- Starke Blutungen (mehr als Menstruation)
- Zunehmende Bauchschmerzen
- Fieber über 38°C
- Atemnot oder Schwindel
Die meisten fühlen sich am nächsten Tag wieder normal. Sport solltest du aber noch ein paar Tage meiden.

Befruchtung im Labor
Während du dich von der Narkose erholst, beginnt im Labor die eigentliche Magie. Die Befruchtung außerhalb des Körpers, in vitro, ist ein faszinierender Prozess.
IVF vs. ICSI Entscheidung
Noch am Tag der Punktion entscheiden wir über die Befruchtungsmethode. Das hängt von der Spermienqualität und der Anzahl der Eizellen ab.
IVF (In-vitro-Fertilisation):
- Spermien und Eizellen werden zusammengebracht
- Die Spermien müssen selbst in die Eizelle eindringen
- Braucht mindestens 50.000 bewegliche Spermien pro Eizelle
ICSI (Intrazytoplasmatische Spermieninjektion):
- Ein einzelnes Spermium wird direkt injiziert
- Bei schlechter Spermienqualität Standard
- Auch bei wenigen Eizellen oft sinnvoller
Etwa 70% aller Behandlungen in Deutschland laufen heute per ICSI. Das zeigt, wie häufig männliche Faktoren beteiligt sind.
Der Befruchtungsvorgang
Bei IVF:
Die Spermien werden aufbereitet und konzentriert. Pro Eizelle kommen etwa 50.000-100.000 Spermien in die Kulturschale. Nach 16-18 Stunden schauen wir, ob eine Befruchtung stattgefunden hat.
Bei ICSI:
Jede reife Eizelle wird einzeln behandelt. Mit einer hauchfeinen Nadel wird ein Spermium direkt in die Eizelle injiziert. Das klingt brutal, ist aber sehr schonend.
Befruchtungsraten
Nicht alle Eizellen werden befruchtet. Die Raten sind methoden- und altersabhängig.
Typische Befruchtungsraten:
| Methode | Befruchtungsrate |
|---|---|
| IVF | 60-70% |
| ICSI | 70-80% |
| IVF bei über 40 | 50-60% |
| ICSI bei über 40 | 60-70% |
Bei 8 reifen Eizellen per ICSI kannst du also mit 5-6 befruchteten Eizellen rechnen.
Embryonenentwicklung Tag für Tag
Die ersten Tage nach der Befruchtung sind entscheidend. Jeden Tag schauen wir, wie sich die Embryonen entwickeln.
Tag 1 (16-18h nach Befruchtung):
- Befruchtungszeichen sichtbar (2 Vorkerne)
- Erste Zellteilung beginnt
Tag 2:
- 2-4 Zellen
- Zellen sollten gleichmäßig groß sein
- Wenig Fragmentierung erwünscht
Tag 3:
- 6-8 Zellen
- Klassischer Transfertag
- Qualität wird beurteilt (Grad 1-4)
Tag 5/6:
- Blastozystenstadium
- Über 100 Zellen
- Höhere Implantationschancen
Embryonenqualität beurteilen
Die Qualität entscheidet über die Transferchancen. Wir verwenden standardisierte Bewertungssysteme.
An Tag 3:
- Grad 1: Excellent (gleichmäßige Zellen, keine Fragmente)
- Grad 2: Gut (leichte Ungleichmäßigkeiten)
- Grad 3: Mäßig (deutliche Fragmente)
- Grad 4: Schlecht (viele Fragmente, ungleichmäßig)
An Tag 5 (Blastozysten):
- AA: Top-Qualität
- AB/BA: Gute Qualität
- BB: Brauchbare Qualität
- CC und schlechter: Meist nicht transferiert
Nur etwa 40-60% der befruchteten Eizellen entwickeln sich zu transferfähigen Blastozysten.
Embryotransfer
Der Transfer ist der emotionale Höhepunkt jeder IVF. Nach wochenlanger Vorbereitung werden die Embryonen endlich "nach Hause" gebracht. Ein einfacher Eingriff mit großer Symbolkraft.
Wann findet der Transfer statt?
Das Timing ist entscheidend. Grundsätzlich gibt es zwei Möglichkeiten:
Frischer Transfer (Tag 3 oder 5):
- Direkt im Behandlungszyklus
- 3 oder 5 Tage nach der Punktion
- Gebärmutterschleimhaut ist hormonell vorbereitet
Auftau-Transfer (Kryo-Transfer):
- In einem späteren Zyklus
- Embryonen werden eingefroren und später aufgetaut
- Natürlicher Zyklus oder hormonell vorbereitet
Heute werden immer mehr Transfers verschoben. Die Freeze-all-Strategie reduziert das OHSS-Risiko und verbessert oft die Erfolgschancen.
Vorbereitung auf den Transfer
Bei frischem Transfer: Die Gebärmutterschleimhaut ist durch die Stimulation bereits vorbereitet. Du bekommst Progesteron zur Unterstützung der Gelbkörperphase.
Bei Kryo-Transfer: Die Schleimhaut muss künstlich aufgebaut werden. Entweder mit Estradiol-Tabletten oder im natürlichen Zyklus nach dem Eisprung.
Der Transfervorgang
Der Transfer ist schmerzfrei und dauert nur wenige Minuten. Du liegst wie beim Frauenarzt, musst aber nicht nüchtern sein.
Schritt für Schritt:
- Vorbereitung: Spekulum wird eingeführt
- Katheter: Dünner Schlauch durch den Muttermund
- Embryo-Aufnahme: Embryo(nen) werden in den Katheter aufgezogen
- Transfer: Vorsichtiges Einsetzen in die Gebärmutter
- Kontrolle: Ultraschall bestätigt die Position
Du siehst den Embryo auf dem Ultraschallmonitor als kleinen hellen Punkt. Viele Paare sind gerührt von diesem Moment.
Single vs. Double Embryotransfer
Weniger ist oft mehr. Ein einzelner, qualitativ hochwertiger Embryo hat bessere Chancen als zwei mittelmäßige.
Single Embryotransfer (SET):
- Standard bei Blastozysten guter Qualität
- Reduziert Zwillingsrisiko drastisch
- Gleiche Schwangerschaftsraten wie DET
Double Embryotransfer (DET):
- Bei Embryonen schlechterer Qualität
- Bei mehreren erfolglosen Versuchen
- Bei Frauen über 38 häufiger
Das Zwillingsrisiko nach DET liegt bei 20-30%. Zwillingsschwangerschaften haben deutlich höhere Komplikationsraten.
Nach dem Transfer
Die ersten Stunden: Du solltest 15-30 Minuten liegen bleiben. Dann kannst du normal nach Hause gehen. Bettruhe bringt nichts (das ist wissenschaftlich bewiesen).
Die nächsten Tage:
- Normale Aktivität ist erlaubt
- Schweres Heben vermeiden
- Auf Körper hören
- Progesteron zuverlässig nehmen
Verbotene Aktivitäten:
- Intensive Sportarten
- Heiße Bäder oder Sauna
- Geschlechtsverkehr (bis zum Schwangerschaftstest)
Implantation und Einnistung
Die Implantation beginnt 6-8 Tage nach dem Transfer. Der Embryo "schlüpft" aus seiner Hülle und nistet sich in der Gebärmutterschleimhaut ein.
Mögliche Implantationszeichen:
- Leichte Blutungen (Nidationsblutung)
- Ziehen im Unterbauch
- Brustspannen
- Müdigkeit
Aber Vorsicht: Diese Symptome können auch von den Hormonen kommen. Verlasse dich nicht darauf.

Die Wartephase: Zwei Wochen Ungewissheit
Die Two-Week-Wait ist für die meisten das Schwierigste an der ganzen IVF. Vierzehn lange Tage zwischen Transfer und Schwangerschaftstest. Vierzehn Tage voller Hoffnung, Angst und Überinterpretation jedes kleinen Symptoms.
Warum dauert das Warten so lang?
Das Schwangerschaftshormon hCG muss erst ansteigen. Direkt nach der Implantation sind die Werte noch zu niedrig für einen Test. Erst 12-14 Tage nach dem Transfer sind sie zuverlässig messbar.
Zeitlicher Ablauf:
- Tag 1-6: Embryo entwickelt sich weiter
- Tag 6-8: Implantation beginnt
- Tag 8-10: hCG-Produktion startet
- Tag 10-12: hCG wird messbar
- Tag 14: Bluttest in der Klinik
Symptome in der Wartephase
Fast alle Frauen suchen nach Anzeichen. Verständlich, aber oft irreführend.
Mögliche Schwangerschaftszeichen:
- Ausbleiben der Menstruation
- Brustspannen
- Übelkeit
- Müdigkeit
- Stimmungsschwankungen
Das Problem: Progesteron verursacht die gleichen Symptome. Du kannst nicht unterscheiden, ob sie von der Schwangerschaft oder den Hormonen kommen.
Frühtests: Fluch oder Segen?
Viele können nicht widerstehen und testen früh zu Hause. Das verstehe ich gut. Aber es bringt mehr Stress als Klarheit.
Warum Frühtests problematisch sind:
- Falsch negative Ergebnisse häufig
- Trigger-hCG kann falsch positiv testen
- Sehr frühe Schwangerschaften können sich noch nicht entwickeln
- Emotional belastend bei negativem Ergebnis
Wenn du doch testest: Frühestens 10 Tage nach Transfer. Und nimm das Ergebnis nicht als final.
Umgang mit der Ungewissheit
Hilfreiche Strategien:
- Ablenkung: Arbeit, Hobbys, soziale Kontakte
- Entspannung: Meditation, Yoga, Spaziergänge
- Realismus: Auch bei perfekter IVF liegt die Chance bei etwa 40%
- Support: Partner, Freunde oder Selbsthilfegruppen
Weniger hilfreich:
- Symptome googeln
- Stündlich in sich hineinhorchen
- Foren mit Horrorgeschichten lesen
- Isolation und Grübeln
Der Schwangerschaftstest
Bluttest vs. Urintest:
Der Bluttest ist genauer. Er misst die exakte hCG-Konzentration. Urintests können bei niedrigen Werten noch negativ sein.
Bewertung der hCG-Werte:
- Unter 5: Nicht schwanger
- 5-10: Grenzbereich, Wiederholung nötig
- Über 10: Schwanger
- Über 50: Deutlich schwanger
Ein einzelner Wert sagt wenig aus. Wichtiger ist die Verdopplung alle 48-72 Stunden.
Biochemische Schwangerschaften
Manchmal ist der erste Test positiv, aber die hCG-Werte fallen wieder. Das nennt sich biochemische Schwangerschaft oder früher Abgang.
Das ist häufiger als gedacht, bis zu 20% aller Implantationen. Es ist frustrierend, aber medizinisch unbedenklich. Für den nächsten Versuch ändert sich nichts.
Erfolgsraten nach Alter und Versuch
Die Statistik ist brutal ehrlich. Mit jedem Jahr sinkt deine Chance auf eine Schwangerschaft. Nach jedem erfolglosen Versuch fragst du dich: Lohnt sich noch ein weiterer?
Altersabhängige Erfolgsraten
Das Alter ist der wichtigste Prognosefaktor. Nicht die Anzahl der Eizellen, sondern deren Qualität entscheidet.
Schwangerschaftsraten pro Transfer (Deutschland 2026):
| Alter | 1. Versuch | 2. Versuch | 3. Versuch | 4+ Versuch |
|---|---|---|---|---|
| <30 | 45-50% | 40-45% | 35-40% | 30-35% |
| 30-34 | 40-45% | 35-40% | 30-35% | 25-30% |
| 35-37 | 35-40% | 30-35% | 25-30% | 20-25% |
| 38-39 | 30-35% | 25-30% | 20-25% | 15-20% |
| 40-42 | 20-25% | 15-20% | 10-15% | 5-10% |
| >42 | 5-10% | 5% | <5% | <5% |
Diese Zahlen sind Durchschnittswerte. Deine individuelle Prognose kann besser oder schlechter sein.
Lebendgeburtenraten
Schwangerschaft ist nicht gleich Baby. Fehlgeburten sind leider häufig, besonders mit zunehmendem Alter.
Lebendgeburtenraten pro gestarteten Zyklus:
- Under 35: 30-35%
- 35-37: 25-30%
- 38-39: 20-25%
- 40-42: 10-15%
- Over 42: 2-5%
Die Diskrepanz zwischen Schwangerschafts- und Lebendgeburtenrate wird mit dem Alter größer. Mit 25 führen 90% der Schwangerschaften zur Geburt. Mit 42 nur noch 50%.
Kumulative Erfolgsraten
Die meisten brauchen mehrere Versuche. Die kumulativen Raten zeigen deine Gesamtchancen nach mehreren Zyklen.
Kumulative Lebendgeburtenraten nach 3 Versuchen:
- Under 30: 65-70%
- 30-34: 60-65%
- 35-37: 50-55%
- 38-39: 40-45%
- 40-42: 20-25%
- Over 42: 5-10%
Diese Zahlen sind realistischer. Sie zeigen: Mit Geduld und mehreren Versuchen werden die meisten schwanger.
Faktoren für bessere Prognosen
Positive Prognosefaktoren:
- Hoher AMH-Wert (über 2 ng/ml)
- Gute Eizellenqualität
- Normalgewicht (BMI 18,5-24,9)
- Nichtraucherin
- Kurze Sterilitätsdauer
- Blastozystentransfer
- Gute Spermienqualität
Negative Prognosefaktoren:
- Niedriger AMH-Wert (unter 1 ng/ml)
- Endometriose
- PCOS mit Insulinresistenz
- Über-/Untergewicht
- Rauchen
- Lange erfolglose Versuche
Realistische Erwartungen
Eine 40-jährige Frau nach drei erfolglosen ICSIs fragt mich: "Wie stehen meine Chancen?" Ehrlich? Nicht gut. Aber nicht unmöglich.
Was ich meinen Patientinnen sage:
- Die Statistik gilt für Gruppen, nicht für Individuen
- Jeder Zyklus ist eine neue Chance
- Aber irgendwann ist Schluss sinnvoll
- Alternative Wege gibt es immer
Der schwierigste Teil meines Jobs? Hoffnung geben ohne falsche Versprechen zu machen.
Was wenn es nicht klappt: Nächste Schritte
Ein negativer Schwangerschaftstest ist wie ein Schlag in die Magengrube. Wochenlange Vorbereitung, Hoffnung, Geld, alles umsonst. Diese Enttäuschung ist berechtigt und wichtig. Lass sie zu.
Erst mal durchatmen
Nach einem negativen Test b